แพทย์และนักวิทยาศาสตร์ได้คิดค้นอุปกรณ์มากมายที่สามารถใช้ทดแทนส่วนต่างๆ ของร่างกายที่แตกหักหรือเสื่อมสภาพได้ ตัวอย่าง เช่น หัวใจเป็นเครื่องสูบน้ำ หัวใจเทียมเป็นเครื่องสูบน้ำที่เคลื่อนย้ายเลือด ในทำนองเดียวกัน การเปลี่ยนข้อเข่าทั้งหมดทดแทนโลหะและพลาสติกสำหรับกระดูกและกระดูกอ่อน แขนขาเทียมมีความซับซ้อนมากขึ้น แต่ก็ยังเป็นอุปกรณ์กลไกที่สามารถใช้แขนหรือขาได้ สิ่งเหล่านี้ค่อนข้างเข้าใจง่าย การเปลี่ยนอวัยวะเพื่อทดแทนที่มนุษย์สร้างขึ้นมักจะสมเหตุสมผล
ในทางกลับกัน เลือดเทียมอาจทำให้คุณเชื่อได้ เหตุผลหนึ่งก็คือคนส่วนใหญ่คิดว่าเลือดเป็นมากกว่าเนื้อเยื่อเกี่ยวพันที่มีออกซิเจนและสารอาหาร เลือดแทนชีวิต วัฒนธรรมและศาสนาจำนวนมากให้ความสำคัญเป็นพิเศษกับวัฒนธรรมนี้ และความสำคัญของศาสนาดังกล่าวได้ส่งผลต่อภาษาอังกฤษด้วย คุณอาจอ้างถึงลักษณะทางวัฒนธรรมหรือบรรพบุรุษของคุณว่าอยู่ในสายเลือดของคุณ สมาชิกในครอบครัวของคุณเป็นญาติทางสายเลือดของคุณ ถ้าคุณโกรธ เลือดของคุณจะเดือด ถ้ากลัวก็เย็น
เลือดมีความหมายแฝงเหล่านี้ด้วยเหตุผลที่ดี ซึ่งจำเป็นอย่างยิ่งต่อการอยู่รอดของสิ่งมีชีวิตที่มีกระดูกสันหลัง รวมทั้งคน มันนำออกซิเจนจากปอด ของคุณ ไปยังทุกเซลล์ในร่างกายของคุณ นอกจากนี้ยังดึงคาร์บอนไดออกไซด์ที่คุณไม่ต้องการและส่งกลับไปยังปอดของคุณเพื่อให้คุณหายใจออก เลือดส่งสารอาหารจากระบบย่อยอาหารและฮอร์โมนจากระบบต่อมไร้ท่อไปยังส่วนต่างๆ ของร่างกายที่ต้องการ มันผ่านไตและตับซึ่งกำจัดหรือสลายของเสียและสารพิษ เซลล์ภูมิคุ้มกันในเลือดของคุณช่วยป้องกันและต่อสู้กับความเจ็บป่วยและการติดเชื้อ เลือดยังสามารถทำให้เกิดลิ่มเลือด ป้องกันการสูญเสียเลือดที่ร้ายแรงจากบาดแผลและรอยถลอกเล็กๆ น้อยๆ
ต่อไป เรียนรู้เกี่ยวกับส่วนประกอบต่างๆ ของเลือดและเหตุใดจึงอาจจำเป็นต้องใช้เลือดเทียม
- เลือดคืออะไร?
- เซลล์เม็ดเลือดเทียม
- HBOC เลือด
- พีเอฟซี บลัด
- การโต้เถียงเรื่องเลือดเทียม
เลือดคืออะไร?

อาจดูเหมือนเป็นไปไม่ได้หรือเป็นไปไม่ได้เลยที่สารประดิษฐ์สามารถแทนที่บางสิ่งที่ทำงานทั้งหมดนี้และเป็นศูนย์กลางของชีวิตมนุษย์ เพื่อให้เข้าใจกระบวนการนี้ คุณควรทราบเพียงเล็กน้อยเกี่ยวกับการทำงานของเลือดจริง เลือดมีองค์ประกอบหลักสองอย่าง คือพลาสมาและองค์ประกอบที่ก่อตัวขึ้น เกือบทุกอย่างที่เลือดขนส่ง รวมทั้งสารอาหาร ฮอร์โมน และของเสีย จะถูกละลายในพลาสมา ซึ่งส่วนใหญ่เป็นน้ำ องค์ประกอบที่เกิดขึ้นซึ่งเป็นเซลล์และส่วนต่าง ๆ ของเซลล์ก็ลอยอยู่ในพลาสมาเช่นกัน องค์ประกอบที่เกิดขึ้น ได้แก่เซลล์เม็ดเลือดขาว (WBCs)ซึ่งเป็นส่วนหนึ่งของระบบภูมิคุ้มกัน และเกล็ดเลือดซึ่งช่วยสร้างลิ่มเลือด เซลล์เม็ดเลือดแดง (RBCs)มีหน้าที่รับผิดชอบงานที่สำคัญที่สุดอย่างหนึ่งของเลือด คือการลำเลียงออกซิเจนและคาร์บอนไดออกไซด์
RBCs เป็นจำนวนมาก พวกมันประกอบเป็นองค์ประกอบมากกว่า 90 เปอร์เซ็นต์ในเลือด แทบทุกอย่างเกี่ยวกับพวกมันช่วยให้พวกมันขนส่งออกซิเจนได้อย่างมีประสิทธิภาพมากขึ้น RBC มีรูปร่างเหมือนแผ่นดิสก์ที่เว้าทั้งสองด้าน ดังนั้นจึงมีพื้นที่ผิวมากสำหรับการดูดซับและปล่อยออกซิเจน เมมเบรนมีความยืดหยุ่นสูงและไม่มีนิวเคลียส จึงสามารถสอดเข้าไปในเส้นเลือดฝอยเล็กๆ ได้โดยไม่แตก
การขาดนิวเคลียสของเซลล์เม็ดเลือดแดงทำให้มีที่ว่างมากขึ้นสำหรับฮีโมโกลบิน (Hb)ซึ่งเป็นโมเลกุลที่ซับซ้อนซึ่งมีออกซิเจน มันทำจากส่วนประกอบโปรตีนที่เรียกว่าโก ลบิน และรงควัตถุสี่ชนิดเรียกว่าฮีม hemes ใช้เหล็กเพื่อยึดติดกับออกซิเจน ภายใน RBC แต่ละอันมีโมเลกุลเฮโมโกลบินประมาณ 280 ล้านโมเลกุล
หากคุณเสียเลือดมาก คุณจะสูญเสียระบบส่งออกซิเจนจำนวนมาก เซลล์ภูมิคุ้มกัน สารอาหาร และโปรตีนที่เลือดขนส่งก็มีความสำคัญเช่นกัน แต่แพทย์มักกังวลมากที่สุดว่าเซลล์ของคุณจะได้รับออกซิเจนเพียงพอหรือไม่
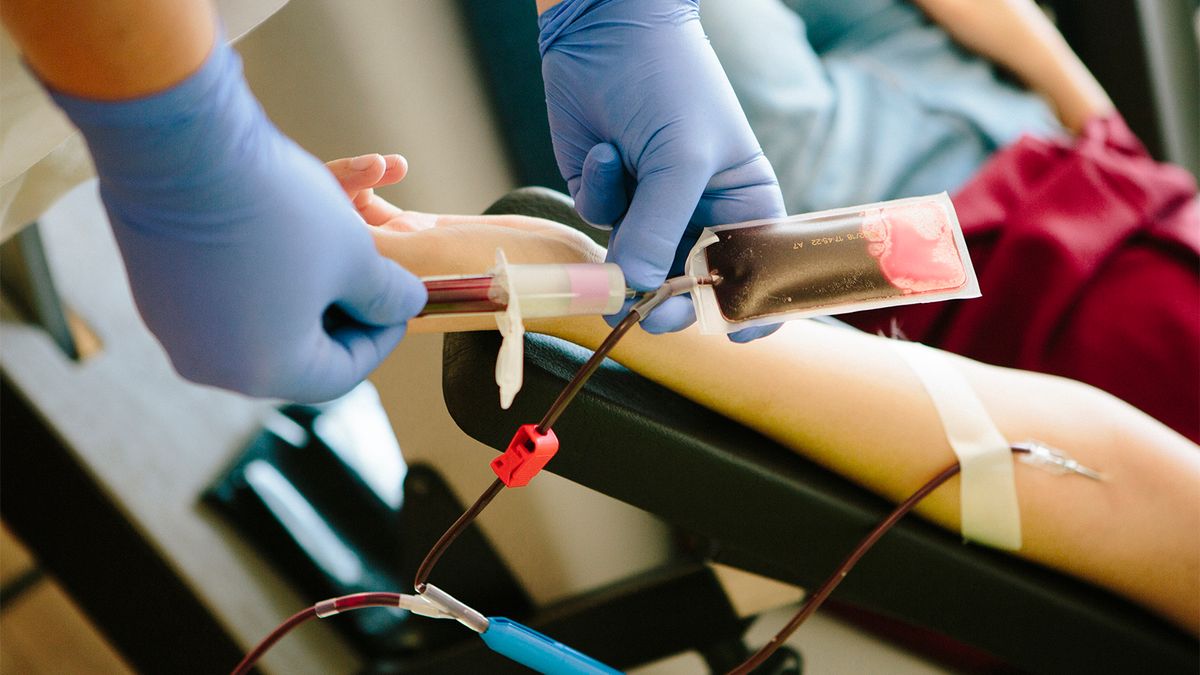
ในสถานการณ์ฉุกเฉิน แพทย์มักจะให้ยาขยายปริมาตรของ ผู้ป่วย เช่น น้ำเกลือ เพื่อชดเชยปริมาณเลือดที่เสียไป ซึ่งจะช่วยฟื้นฟูความดันโลหิตปกติและช่วยให้เซลล์เม็ดเลือดแดงที่เหลือนำออกซิเจนต่อไปได้ บางครั้งมันก็เพียงพอแล้วที่จะทำให้ร่างกายดำเนินต่อไปได้จนกว่าจะสามารถผลิตเซลล์เม็ดเลือดใหม่และองค์ประกอบอื่นๆ ของเลือดได้ หากไม่เป็นเช่นนั้น แพทย์สามารถให้สิทธิบัตรการถ่ายเลือดเพื่อทดแทนเลือดที่เสียไปบางส่วนได้ การถ่ายเลือดเป็นเรื่องปกติธรรมดาในระหว่างขั้นตอนการผ่าตัดบางอย่าง
กระบวนการนี้ใช้ได้ผลดี แต่มีความท้าทายหลายประการที่อาจทำให้ผู้ป่วยได้รับเลือดที่ต้องการได้ยากหรือเป็นไปไม่ได้:
- เลือดมนุษย์ต้องเย็นและมีอายุการเก็บรักษา 42 วัน สิ่งนี้ทำให้ทีมฉุกเฉินไม่สามารถพกพามันในรถพยาบาลหรือสำหรับเจ้าหน้าที่ทางการแพทย์เพื่อดำเนินการในสนามรบ เครื่องขยายปริมาตรเพียงอย่างเดียวอาจไม่เพียงพอที่จะรักษาผู้ป่วยที่มีเลือดออกมากให้มีชีวิตอยู่ได้จนกว่าเขาจะไปถึงโรงพยาบาล
- แพทย์ต้องตรวจสอบให้แน่ใจว่าเลือดเป็นกรุ๊ปที่ถูกต้องA , B, AB หรือ O ก่อนที่จะให้ผู้ป่วย หากบุคคลได้รับเลือดผิดประเภท อาจเกิดปฏิกิริยาร้ายแรงได้
- จำนวนผู้ที่ต้องการเลือดเพิ่มขึ้นเร็วกว่าจำนวนผู้บริจาคโลหิต
- ไวรัส เช่น เอชไอวีและตับอักเสบสามารถปนเปื้อนปริมาณเลือด แม้ว่าวิธีการทดสอบที่ได้รับการปรับปรุงจะทำให้การปนเปื้อนมีโอกาสน้อยลงในประเทศที่พัฒนาแล้วส่วนใหญ่
นี่คือที่ที่เลือดเทียมเข้ามา เลือดเทียมไม่ได้ทำหน้าที่ทั้งหมดของเลือดจริง บางครั้งมันก็ไม่สามารถทดแทนปริมาณเลือดที่เสียไปได้ แต่จะบรรทุกออกซิเจนในสถานการณ์ที่เซลล์เม็ดเลือดแดงของบุคคลไม่สามารถทำได้ด้วยตนเอง ด้วยเหตุนี้ เลือดเทียมจึงมักถูกเรียกว่า การบำบัดด้วยออกซิเจน เลือดเทียมสามารถฆ่าเชื้อแบคทีเรียและไวรัสต่างจากเลือดจริงได้ แพทย์ยังสามารถมอบให้ผู้ป่วยได้โดยไม่คำนึงถึงกรุ๊ปเลือด หลายประเภทในปัจจุบันมีอายุการเก็บรักษานานกว่าหนึ่งปีและไม่จำเป็นต้องแช่เย็น ทำให้เหมาะสำหรับใช้ในสถานการณ์ฉุกเฉินและในสนามรบ ดังนั้น ถึงแม้ว่าจริงๆ แล้วมันไม่ได้มาแทนที่เลือดมนุษย์ แต่เลือดเทียมก็ยังน่าทึ่งอยู่ดี
เราจะมาดูกันว่าเลือดเทียมมาจากไหนและทำงานอย่างไรในกระแสเลือดของบุคคลต่อไป
ขอบคุณ
ขอบคุณScott Bernsteinสำหรับความช่วยเหลือของเขาในบทความนี้
เซลล์เม็ดเลือดเทียม

จนกระทั่งเมื่อไม่นานนี้ ความพยายามส่วนใหญ่ในการสร้างเลือดเทียมล้มเหลว ในศตวรรษที่ 19 แพทย์ไม่ประสบความสำเร็จในการให้เลือดสัตว์ นม น้ำมัน และของเหลวอื่นๆ แก่ผู้ป่วยทางเส้นเลือด แม้กระทั่งหลังจากการค้นพบหมู่ เลือดมนุษย์ในปี 1901 แพทย์ยังคงมองหาสิ่งทดแทนเลือด สงครามโลกครั้งที่ 1 และ 2 และการค้นพบไวรัสตับอักเสบและไวรัสเอชไอวี (Human Immunodeficiency Virus) ก็ให้ความสนใจในการพัฒนาเช่นกัน
บริษัทยาได้พัฒนาเลือดเทียมขึ้นสองสามชนิดในช่วงปี 1980 และ 1990 แต่หลายๆ บริษัทละทิ้งการวิจัยของพวกเขาหลังจากเกิดอาการหัวใจวาย โรคหลอดเลือดสมอง และการเสียชีวิตในการทดลองในมนุษย์ สูตรต้นบางสูตรยังทำให้เส้นเลือดฝอยยุบตัวและความดันโลหิตพุ่งสูงขึ้น อย่างไรก็ตาม การวิจัยเพิ่มเติมได้นำไปสู่การทดแทนเลือดที่เฉพาะเจาะจงหลายอย่างในสองประเภท ได้แก่ตัวพาออกซิเจนที่ใช้เฮโมโกลบิน (HBOCs)และเพอร์ฟลอโรคาร์บอน (PFCs). สารทดแทนบางส่วนเหล่านี้ใกล้จะสิ้นสุดระยะการทดสอบแล้ว และอาจมีวางจำหน่ายในโรงพยาบาลเร็วๆ นี้ อื่น ๆ มีการใช้งานแล้ว ตัวอย่างเช่น ปัจจุบันมีการใช้ HBOC ชื่อ Hemopure ในโรงพยาบาลในแอฟริกาใต้ ซึ่งการแพร่กระจายของเอชไอวีได้คุกคามปริมาณเลือด ตัวพาออกซิเจนที่ใช้ PFC เรียกว่า Oxygent อยู่ในช่วงท้ายของการทดลองในมนุษย์ในยุโรปและอเมริกาเหนือ
ทั้งสองประเภทมีโครงสร้างทางเคมีที่แตกต่างกันอย่างมาก แต่ทั้งสองประเภททำงานผ่านการแพร่กระจายแบบพาสซีฟ เป็น หลัก การแพร่กระจายแบบพาสซีฟใช้ประโยชน์จากแนวโน้มของก๊าซที่จะย้ายจากบริเวณที่มีความเข้มข้นมากกว่าไปยังบริเวณที่มีความเข้มข้นน้อย กว่าจนกว่าจะถึงสภาวะสมดุล ในร่างกายมนุษย์ ออกซิเจนจะเคลื่อนจากปอด (ความเข้มข้นสูง) ไปยังเลือด (ความเข้มข้นต่ำ) จากนั้น เมื่อเลือดไปถึงเส้นเลือดฝอย ออกซิเจนจะเคลื่อนจากเลือด (ความเข้มข้นสูง) ไปยังเนื้อเยื่อ (ความเข้มข้นต่ำ)
ดูหน้าถัดไปเพื่อเรียนรู้เพิ่มเติมเกี่ยวกับเลือด HBOC
HBOC เลือด

HBOC มีลักษณะคล้ายเลือด พวกมันมีสีแดงเข้มหรือเบอร์กันดี และทำจากเฮโมโกลบินแท้ที่ผ่านการฆ่าเชื้อแล้ว ซึ่งอาจมาจากแหล่งต่างๆ:
- RBCs จากเลือดมนุษย์ที่หมดอายุจริง
- RBCs จากเลือดวัว
- แบคทีเรียดัดแปลงพันธุกรรมที่สามารถผลิตฮีโมโกลบินได้
- รกมนุษย์
อย่างไรก็ตาม แพทย์ไม่สามารถเพียงแค่ฉีดเฮโมโกลบินเข้าไปในกระแสเลือดของมนุษย์ได้ง่ายๆ เมื่ออยู่ในเซลล์เม็ดเลือด เฮโมโกลบินทำหน้าที่ลำเลียงและปล่อยออกซิเจนได้เป็นอย่างดี แต่หากไม่มีเยื่อหุ้มเซลล์ป้องกัน เฮโมโกลบินจะสลายตัวอย่างรวดเร็ว การสลายตัวของฮีโมโกลบินอาจทำให้ไตเสียหายอย่างร้ายแรง ด้วยเหตุนี้ HBOCs ส่วนใหญ่จึงใช้รูปแบบดัดแปลงของเฮโมโกลบินที่แข็งแรงกว่าโมเลกุลที่เกิดขึ้นตามธรรมชาติ เทคนิคทั่วไปบางประการ ได้แก่ :
- ส่วน ที่เชื่อม ขวาง ของโมเลกุลเฮโมโกลบินกับอนุพันธ์ของเฮโมโกลบินที่มีออกซิเจนเรียกว่าไดแอสไพริน
- โพลีเมอไรเซชันเฮโมโกลบินโดยการจับโมเลกุลหลายตัวเข้าด้วยกัน
- การผันเฮโมโกลบินโดยพันธะกับพอลิเมอร์
นักวิทยาศาสตร์ยังได้ทำการวิจัย HBOCs ห่อเฮโมโกลบินในเมมเบรนสังเคราะห์ที่ทำจากไขมัน คอเลสเตอรอลหรือกรดไขมัน HBOC หนึ่งตัวเรียกว่า MP4 ทำจากเฮโมโกลบินที่เคลือบด้วยโพลีเอทิลีนไกลคอล
HBOC ทำงานเหมือนกับ RBC ทั่วไป โมเลกุลของ HBOC ลอยอยู่ในพลาสมาเลือด ดูดออกซิเจนจากปอดและปล่อยลงในเส้นเลือดฝอย โมเลกุลมีขนาดเล็กกว่า RBCs มาก จึงสามารถใส่เข้าไปในช่องว่างที่ RBCs ไม่สามารถทำได้ เช่น ในเนื้อเยื่อที่บวมมาก หรือหลอดเลือดผิดปกติรอบๆ เนื้องอกมะเร็ง HBOC ส่วนใหญ่อยู่ในเลือดของคนประมาณหนึ่งวัน ซึ่งน้อยกว่า 100 วันหรือ RBCs ทั่วไปจะไหลเวียน
อย่างไรก็ตาม HBOCs ก็มีผลข้างเคียงเช่นกัน โมเลกุลของเฮโมโกลบินที่ถูกดัดแปลงสามารถใส่ลงในช่องว่างเล็กๆ ระหว่างเซลล์และจับกับไนตริกออกไซด์ซึ่งสำคัญต่อการรักษาความดันโลหิต ซึ่งอาจทำให้ความดันโลหิตของผู้ป่วยสูงขึ้นถึงระดับอันตรายได้ HBOCs ยังสามารถทำให้เกิดความรู้สึกไม่สบายท้องและเป็นตะคริวที่มีแนวโน้มมากที่สุดเนื่องจากการปลดปล่อยอนุมูลอิสระซึ่งเป็นโมเลกุลที่เป็นอันตรายซึ่งสามารถทำลายเซลล์ได้ HBOCs บางชนิดอาจทำให้ตาหรือผิวหนังแดงได้ชั่วคราว
ต่อไป เรียนรู้เกี่ยวกับเลือด PFC และความแตกต่างจาก HBOCs
พีเอฟซี บลัด

ซึ่งแตกต่างจาก HBOCs สาร PFC มักจะเป็นสีขาวและเป็นสารสังเคราะห์ทั้งหมด พวกมันเหมือนกับไฮโดรคาร์บอน -- สารเคมีที่ทำจากไฮโดรเจนและคาร์บอนทั้งหมด -- แต่พวกมันมีฟลูออรีนแทนที่จะเป็นคาร์บอน
PFCs เป็นสารเฉื่อยทางเคมี แต่สามารถบรรทุกก๊าซที่ละลายได้ดีมาก พวกมันสามารถบรรทุกก๊าซได้มากกว่าน้ำหรือพลาสมา 20 ถึง 30 เปอร์เซ็นต์และหากมีก๊าซมากขึ้นก็สามารถบรรทุกได้มากกว่า ด้วยเหตุนี้ แพทย์จึงใช้สาร PFC ร่วมกับออกซิเจนเสริมเป็นหลัก อย่างไรก็ตาม ออกซิเจนส่วนเกินสามารถทำให้เกิดการปลดปล่อยอนุมูลอิสระในร่างกายของบุคคลได้ นักวิจัยกำลังศึกษาว่าสาร PFCs สามารถทำงานได้โดยไม่ต้องใช้ออกซิเจนเพิ่มเติมหรือไม่
PFCs มีความมันและลื่น ดังนั้นจึงต้องถูกทำให้เป็นอิมัลชันหรือแขวนลอยในของเหลวเพื่อใช้ในเลือด โดยปกติ สาร PFCs จะผสมกับสารอื่นๆ ที่มักใช้ในยาทางหลอดเลือดดำ เช่น เลซิตินหรืออัลบูมิน อิมัลซิไฟเออร์เหล่านี้จะสลายตัวในที่สุดเมื่อไหลเวียนจากเลือด ตับและไตกำจัดพวกมันออกจากเลือด และปอดหายใจออก PFCs ในลักษณะเดียวกับคาร์บอนไดออกไซด์ บางครั้งผู้คนอาจมีอาการคล้ายไข้หวัดใหญ่เมื่อร่างกายย่อยและหายใจออก PFCs
PFCs เช่น HBOCs มีขนาดเล็กมากและสามารถใส่ลงในช่องว่างที่ไม่สามารถเข้าถึง RBCs ได้ ด้วยเหตุผลนี้ โรงพยาบาลบางแห่งจึงได้ศึกษาว่าสาร PFCs สามารถรักษาอาการบาดเจ็บที่สมอง (TBI) ได้หรือไม่ โดยการส่งออกซิเจนผ่านเนื้อเยื่อสมองที่บวม
บริษัทยากำลังทดสอบ PFCs และ HBOCs เพื่อใช้ในสถานการณ์ทางการแพทย์ที่เฉพาะเจาะจง แต่มีศักยภาพในการใช้งานที่คล้ายคลึงกัน ซึ่งรวมถึง:
- ฟื้นฟูการส่งออกซิเจนหลังจากสูญเสียเลือดจากการบาดเจ็บ โดยเฉพาะอย่างยิ่งในสถานการณ์ฉุกเฉินและสนามรบ
- ป้องกันความจำเป็นในการถ่ายเลือดระหว่างการผ่าตัด
- รักษาการไหลของออกซิเจนไปยังเนื้อเยื่อมะเร็ง ซึ่งจะทำให้เคมีบำบัดมีประสิทธิภาพมากขึ้น
- รักษาโรคโลหิตจางซึ่งทำให้เซลล์เม็ดเลือดแดงลดลง
- อนุญาตให้ส่งออกซิเจนไปยังเนื้อเยื่อบวมหรือส่วนต่างๆ ของร่างกายที่ได้รับผลกระทบจากโรคเม็ดเลือดรูปเคียว
เลือดเทียมไม่ได้ปราศจากการโต้เถียง ต่อไป เราจะมาดูปัญหาบางประการเกี่ยวกับการใช้งานและอนาคตในด้านการแพทย์
การโต้เถียงเรื่องเลือดเทียม

ได้อย่างรวดเร็วก่อนเลือดเทียมดูเหมือนเป็นสิ่งที่ดี มีอายุการเก็บรักษานานกว่าเลือดมนุษย์ เนื่องจากกระบวนการผลิตสามารถรวมถึงการฆ่าเชื้อ จึงไม่เสี่ยงต่อการแพร่โรค แพทย์สามารถให้ยาแก่ผู้ป่วยทุกกรุ๊ปเลือดได้ นอกจากนี้ หลายคนที่ไม่สามารถยอมรับการถ่ายเลือดด้วยเหตุผลทางศาสนาสามารถยอมรับเลือดเทียม โดยเฉพาะสาร PFC ที่ไม่ได้มาจากเลือด
อย่างไรก็ตาม เลือดเทียมเป็นจุดศูนย์กลางของการโต้เถียงหลายประการ แพทย์เลิกใช้ HemAssist ซึ่งเป็น HBOC ตัวแรกที่ทดสอบในมนุษย์ในสหรัฐอเมริกา หลังจากที่ผู้ป่วยที่ได้รับ HBOC เสียชีวิตบ่อยกว่าผู้ที่ได้รับบริจาคโลหิต บางครั้ง บริษัทยาประสบปัญหาในการพิสูจน์ว่าผู้ให้บริการออกซิเจนมีประสิทธิภาพ ส่วนหนึ่งเป็นเพราะเลือดเทียมแตกต่างจากเลือดจริง การพัฒนาวิธีการเปรียบเทียบที่แม่นยำจึงเป็นเรื่องยาก ในกรณีอื่นๆ เช่น เมื่อมีการใช้เลือดเทียมเพื่อส่งออกซิเจนผ่านเนื้อเยื่อสมองที่บวม ผลลัพธ์อาจเป็นเรื่องยากที่จะหาจำนวน
แหล่งที่มาของการโต้เถียงอีกประการหนึ่งเกี่ยวข้องกับการศึกษาเลือดเทียม ตั้งแต่ปี 2547 ถึงปี 2549 Northfield Laboratories ได้เริ่มทดสอบ HBOC ที่เรียกว่า PolyHeme กับผู้ป่วยที่บาดเจ็บ การศึกษานี้เกิดขึ้นที่โรงพยาบาลมากกว่า 20 แห่งทั่วสหรัฐอเมริกา เนื่องจากผู้ป่วยบาดเจ็บจำนวนมากหมดสติและไม่สามารถให้ความยินยอมสำหรับกระบวนการทางการแพทย์ สำนักงานคณะกรรมการอาหารและยา (อย.) จึงอนุมัติการทดสอบนี้เป็นการศึกษาที่ ไม่ ได้รับความยินยอม กล่าวอีกนัยหนึ่ง แพทย์สามารถให้ผู้ป่วย PolyHeme แทนเลือดจริงโดยไม่ต้องถามก่อน
Northfield Laboratories จัดการประชุมเพื่อให้ความรู้แก่ผู้คนในชุมชนที่มีการศึกษา บริษัทยังให้โอกาสประชาชนสวมสร้อยข้อมือเพื่อแจ้งเจ้าหน้าที่ฉุกเฉินว่าไม่ต้องการเข้าร่วม อย่างไรก็ตาม นักวิจารณ์อ้างว่า Northfield Laboratories ไม่ได้ทำมากพอที่จะให้ความรู้แก่สาธารณชน และกล่าวหาว่าบริษัทละเมิดจรรยาบรรณทางการแพทย์
สารทดแทนเลือดอาจใช้เป็นยาเพิ่มสมรรถภาพได้ เช่นเดียวกับเลือดมนุษย์เมื่อใช้กับยาสลบ ใน เลือด บทความ "Wired" ในเดือนตุลาคม 2545 รายงานว่านักปั่นจักรยานบางคนใช้ Oxyglobin ซึ่งเป็น HBOC ทางสัตวแพทย์เพื่อเพิ่มปริมาณออกซิเจนในเลือดของพวกเขา
แม้จะมีข้อโต้แย้ง แต่เลือดเทียมอาจถูกใช้อย่างแพร่หลายภายในไม่กี่ปีข้างหน้า สารทดแทนเลือดรุ่นต่อไปอาจจะมีความซับซ้อนมากขึ้น ในอนาคต HBOCs และ PFCs อาจดูเหมือนเซลล์เม็ดเลือดแดงมากขึ้น และพวกมันอาจมีเอ็นไซม์และสารต้านอนุมูลอิสระบางชนิดที่อยู่ในเลือดจริง
ดูลิงก์ในหน้าถัดไปสำหรับข้อมูลเพิ่มเติมเกี่ยวกับเลือด เลือดเทียม และหัวข้อที่เกี่ยวข้อง
เซลล์ประดิษฐ์
การบำบัดด้วยออกซิเจนไม่ใช่เซลล์ประดิษฐ์เพียงเซลล์เดียวที่เข้าสู่ร่างกายมนุษย์ เกาะเล็กเกาะน้อยที่ถูกห่อหุ้ม - เซลล์ตับอ่อนที่ห่อหุ้มด้วยเมมเบรนสังเคราะห์ - สามารถช่วยรักษาโรคเบาหวานได้ ถ่านกัมมันต์สามารถขจัดยาและสารพิษออกจากเลือดของบุคคลได้
ข้อมูลเพิ่มเติมมากมาย
บทความที่เกี่ยวข้อง
- เลือดทำงานอย่างไร
- แบบทดสอบเลือด
- 8 กรุ๊ปเลือดที่พบบ่อยที่สุด
- หัวใจของคุณทำงานอย่างไร
- หัวใจเทียมทำงานอย่างไร
- ระบบภูมิคุ้มกันของคุณทำงานอย่างไร
- กรุ๊ปเลือดมนุษย์ทำงานอย่างไร?
ลิงค์ที่ยอดเยี่ยมเพิ่มเติม
- มหาวิทยาลัยแมคกิลล์: เซลล์ประดิษฐ์ สารทดแทนเลือด และนาโนเมดิซีน
- มหาวิทยาลัยบราวน์: สารทดแทนเลือด
- สารทดแทนเลือดยูโร
- PBS: Red Gold: เรื่องราวมหากาพย์แห่งเลือด
แหล่งที่มา
- พันธมิตรเภสัชกรรม อ็อกซิเจน. http://www.allp.com/Oxygent/OX.HTM
- บีบีซี. "ผู้ป่วยให้เลือดเทียม" 10/23/2003 http://news.bbc.co.uk/2/hi/health/3207291.stm
- ส่วนประกอบของเลือด http://anthro.palomar.edu/blood/blood_components.htm
- มหาวิทยาลัยบราวน์. "สารทดแทนเลือด" http://biomed.brown.edu/Courses/BI108/BI108_2000_Groups/Blood_Substitutes/index.html
- ช้าง, โทมัส หมิง สวี. "สารทดแทนเลือดจากเทคโนโลยีชีวภาพ" แนวโน้มในเทคโนโลยีชีวภาพ 2549. http://www.medicine.mcgill.ca/artcell/2006trendsweb.pdf
- ช้าง, โทมัส หมิง สวี. "การประยุกต์ใช้ในการรักษาเซลล์ประดิษฐ์โพลีเมอร์" รีวิวธรรมชาติ. มีนาคม 2548 http://www.medicine.mcgill.ca/artcell/2005NatureRev.pdf
- ซีเอ็นเอ็น. "ตรวจเลือดเทียมในผู้ป่วยโดยไม่ยินยอม" 2/20/2004. http://www.cnn.com/2004/HEALTH/02/20/blood.substitute.ap/
- ค็อกแลน, แอนดี้. "การตัดสินใจโดยไม่รู้ตัว: ภาวะที่กลืนไม่เข้าคายไม่ออกของชีวิตและความตาย" นักวิทยาศาสตร์ใหม่ 10/25/2549. http://www.newscientist.com/channel/health/mg19225743.700-unconscious-decisions-a-life-and-death-dilemma.html
- เดวิส, ลิซ่า. “เคมีของ…เลือด” ค้นพบ. กรกฎาคม 2002 http://www.discover.com/issues/jul-02/departments/featchemistry/
- เดวิส, นิโคล. “ดีกว่าเลือด?” วิทยาศาสตร์ยอดนิยม. 11/2006. http://www.popsci.com/popsci/science/9e367f36fca9e010vgnvcm1000004eecbccdrcrd.html
- เดวิส, โรเบิร์ต. "บาดแผลสร้างตัวทดลองโดยไม่รู้ตัว" สหรัฐอเมริกาวันนี้ 6/13/2006. http://www.usatoday.com/news/health/2006-06-13-traumas-trials_x.htm
- Eslocker, Asa R. และ Astrid Hill "การทดลองเลือดเทียม: เมืองของคุณมีส่วนร่วมไหม" 7/7/2549. http://abcnews.go.com/WNT/story?id=2166058&page=1
- สารทดแทนเลือดยูโร http://www.eurobloodsubstitutes.com/
- Goorha, บริก YK et. อัล "เลือดเทียม" MJAFI, 2003. http://medind.nic.in/maa/t03/i1/maat03i1p45.pdf
- แมคคาร์ธี, วิล. “เลือดประหลาด” มีสาย 8/2002. http://www.wired.com/wired/archive/10.08/blood.html
- มูราโมโตะ, โอซามุ. "สมาคมหอสังเกตการณ์กำหนดแนวทางใหม่สำหรับการใช้ผลิตภัณฑ์เลือด" http://www.ajwrb.org/6-15-04.shtml
- ห้องปฏิบัติการ Northfield: PolyHeme http://www.northfieldlabs.com/polyheme.html
- ออร์ฟิงเกอร์, เบ็คกี้. "แอฟริกาใต้อนุมัติการทดแทนเลือดหยดแรก" 19/4/2544. http://www.redcross.org/news/bm/intl/010419sub.html
- ปิการ์ด, อังเดร. “มนุษย์เซลล์เม็ดเลือดแดง” ข่าวแมคกิลล์. ฤดูหนาว พ.ศ. 2539 http://www.medicine.mcgill.ca/artcell/mcgillnews.pdf
- เซลิม, โจเซลิน. "การเชื่อมต่อไบโอนิค" ค้นพบ. 11/2002. http://www.discover.com/issues/nov-02/features/featbionic/
- แทนเนอร์, ลินด์ซีย์. "นักจริยธรรมระเบิดศึกษาทดสอบเลือดปลอม" สหรัฐอเมริกาวันนี้ 3/2/2549. http://www.usatoday.com/tech/science/discoveries/2006-03-02-blood-substitute_x.htm
- Tortora, Gerard J. และ Sandra Reynolds Grabowski หลักการกายวิภาคและสรีรวิทยา. จอห์น ไวลีย์ แอนด์ ซันส์. 2000.
- โรงเรียนมหาวิทยาลัยแห่งแคลิฟอร์เนียจาคอบส์ "เลือดเทียม" http://www.jacobsschool.ucsd.edu/cover_story/2003/Nov-Dec/NovDecPage3.html
- เวสต์ฟาล, ซิลเวีย พุกาม. "เลือดเทียมใหม่แสดงสัญญา" นักวิทยาศาสตร์ใหม่ 3/13/2004. http://www.newscientist.com/article.ns?id=dn4760
- วิลเล็ต, คารี. "นักวิทยาศาสตร์สร้างเลือดเทียมได้อย่างไร เมื่อเทียบกับของจริงจะมีประสิทธิภาพเพียงใด" 10/21/1999. http://www.sciam.com/askexpert_question.cfm?articleID=0007ACC0-ACD3-1C71-9EB7809EC588F2D7