子宮頸がんは、世界で乳がんに次いで女性に見られる2番目に多い種類のがんです。米国では、子宮頸がんは女性で12番目に多いがんであり、世界中で毎年推定50万人の女性が罹患しています。アメリカ癌協会は、2006年に米国で約9,710例の浸潤性子宮頸癌が診断され、約3,700人の女性がこの病気で死亡すると推定しています。
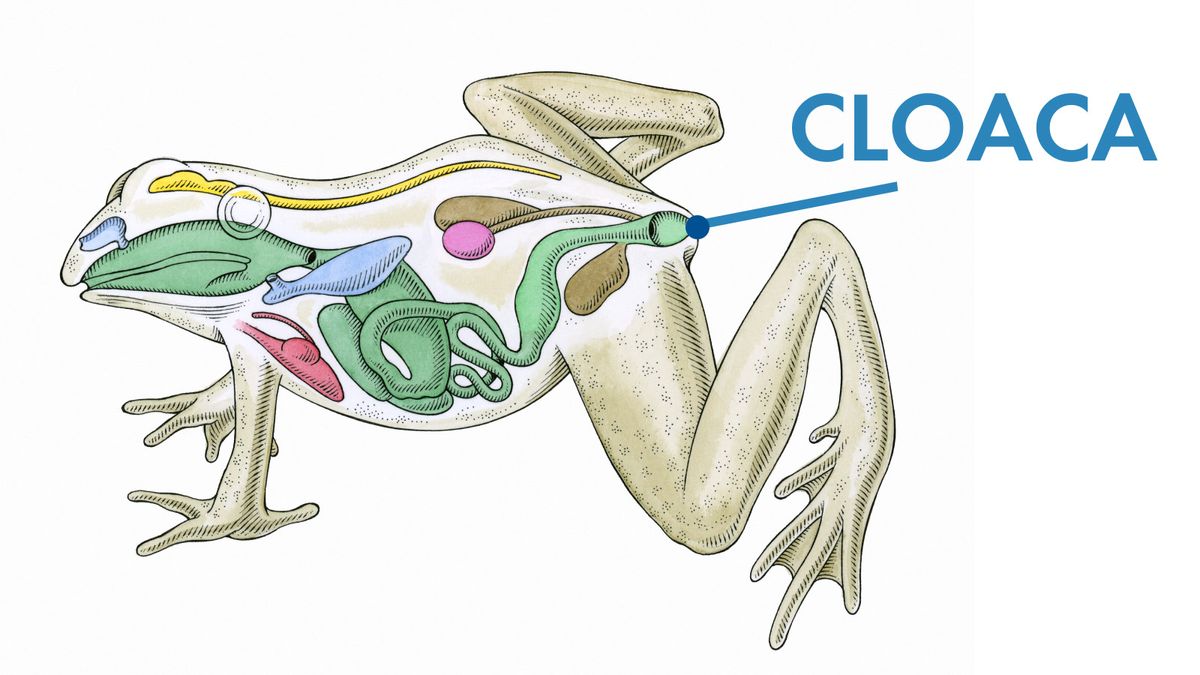
子宮頸がんは、がん細胞が子宮頸部の組織に見られる病気です。子宮の下部である子宮頸部は、子宮の体を膣に接続します。子宮頸がんのほぼすべての症例は、性感染症ウイルスであるヒトパピローマウイルス(HPV)に関連している可能性があります。
正常な子宮頸部は健康的なピンク色で、扁平上皮細胞と呼ばれる鱗状の細胞で覆われています。子宮頸管には、円柱細胞と呼ばれる別の種類の細胞が並んでいます。しかし、2つの細胞が出会う領域(扁平円柱状接合部および形質転換ゾーン(Tゾーン)と呼ばれる)は、異常な細胞が発生する可能性が最も高い領域です。Tゾーンは、若い女性(10代から20代)の子宮頸部に露出しやすくなり、子宮頸部感染症にかかりやすくなります。
医療専門家は、パパニコロウ試験を使用して、すでに癌性になっている、または癌化する可能性のある子宮頸部組織の細胞異常を見つけます。子宮頸がんが早期に診断されるほど、治癒の可能性が高くなります。アメリカ癌協会は、子宮頸癌の発生率と死亡率の両方が、パパニコロウスクリーニングの増加による子宮頸部の前浸潤性および癌性病変のより頻繁な検出のために、過去数十年にわたって著しく減少したと報告しています。 American Society for Clinical Pathologistsによると、子宮頸がんのスクリーニングツールとしてのパパニコロウ塗抹標本の使用と子宮頸がんの発生率の低下との間には直接的な関係があります。
初期の段階では、子宮頸がんは通常、症状を引き起こしません。不規則な出血、性交中の出血や痛み、または膣分泌物は、より進行した病気の症状である可能性があります。これらの症状は、常に医療専門家と話し合う必要があります。
次のページで子宮頸がんを発症する危険因子を参照してください。
子宮頸がんのリスク
American Cancer Societyによると、すべての女性がこの病気を発症するリスクがありますが、いくつかの要因が女性の子宮頸がん発症リスクを高める可能性があります。
- 米国で一般的な性感染症であるヒトパピローマウイルス(HPV)の感染(性的に活発なほとんどの女性と男性は、HPV感染領域との皮膚と皮膚の接触によって広がるHPVウイルスにさらされています。ただし、特定の種類の性行動は、幼い頃にセックスをしたり、多くの性的パートナーを持ったり、あらゆる年齢で無防備なセックスをしたりするなど、HPV感染症にかかる女性のリスクを高めます。)
- 喫煙は、最初は肺に吸収された後、全身の血流に運ばれる発ガン性化学物質に体をさらします。タバコの煙によって生成される化学物質は、子宮頸部の細胞内のDNAに損傷を与え、そこで癌が発生する可能性を高める可能性があります。
- 性的接触によって広がるクラミジア菌による感染症で、症状を引き起こす場合と引き起こさない場合があります。研究者は、クラミジア感染が子宮頸がんのリスクを高める理由を正確には知りませんが、クラミジア感染部位の活性免疫系細胞が正常細胞に損傷を与え、それらを癌化させる可能性があるためだと考えています。
- 果物や野菜の少ない食事。果物や野菜をあまり食べない女性は、子宮頸がんやその他の種類のがんの予防に役立つことが示されているビタミンA、C、E、ベータカロチンなどの保護抗酸化物質や植物化学物質を見逃しています。
- ヒト免疫不全ウイルス(HIV)感染などの特定の病気に関連する免疫システムの低下。HIV陽性であると、女性の免疫系は子宮頸がんなどのがんと戦うことができなくなります。
- 子宮頸がんの家族歴(母親または姉妹が子宮頸がんを患っていた場合)は、子宮頸がんの遺伝的傾向があることを意味している可能性があります。これは、そのような女性が他の女性よりもHPV感染と戦う能力が遺伝的に低いためである可能性があります。
- 流産を防ぐために1940年から1971年の間に妊婦に処方された合成ホルモンであるジエチルスチルベストロール(DES)への子宮内曝露。妊娠中に母親がDESを服用した女性1,000人ごとに、約1人が膣または子宮頸部の明細胞腺癌(癌)を発症します。DES曝露の詳細については、米国疾病予防管理センター(CDC)、フリーダイヤル:1-888-232-6789、またはオンライン(www.cdc.gov)にお問い合わせください。
- いくつかの統計的証拠によると、経口避妊薬(OC)の長期使用(5年以上)は、女性の子宮頸がんのリスクをごくわずかに増加させる可能性があります。アメリカ癌協会は、OCの使用の利点と、このごくわずかな潜在的リスクとの比較について、医療専門家と話し合うよう女性にアドバイスしています。
アフリカ系アメリカ人の女性の2倍以上が、白人の女性の2倍以上の子宮頸がんで亡くなっています。さらに、ヒスパニック系の女性とネイティブアメリカンの女性は、白人の女性よりも子宮頸がんの発生率が高くなっています。子宮頸がんの発生率もベトナム人女性の間で増加しています。医療サービスへのアクセスの欠如(したがって、スクリーニングの減少)、文化的影響、およびより進行した段階での癌の診断はすべて、これらの違いの考えられる理由です。
子宮頸がんの診断と予防
すべての年齢の女性が子宮頸がんのリスクにさらされていますが、診断された女性の半数は35歳から55歳で、平均診断年齢は47歳です。とにかく、閉経後の女性でさえ、子宮頸部がまだある場合は、定期的なパパニコロウ試験を継続することが重要です。子宮摘出術中に女性の子宮頸部が切除されたとしても(90%がそうであるように)、手術前に疑わしいパパニコロウがあった場合は、パパニコロウ試験を継続する必要があります。
パパニコロウ試験の利点は明らかです。1950年代にパパニコロウ試験が導入されて以来、この病気による米国の全体的な死亡率は74%減少しています。
子宮頸がんの発生率と死亡率はどちらも低下していますが、それでも女性で12番目に多いがんであり、HPV感染の流行に関連している可能性があります。 CDCによると、現在約2,000万人がHPVに感染しています。生殖年齢人口の75%が1つ以上のタイプのHPVに感染しており、毎年最大550万の新しい感染が発生しています。
HPVには100種類以上の菌株があり、約15種類が子宮頸がんに関連しています。子宮頸がんを発症するほとんどの女性はHPVに感染していますが、ウイルスに感染しているすべての女性が子宮頸がんを発症するわけではありません。実際、HPVに感染した女性のごく一部だけが子宮頸がんを発症します。一部のタイプのHPVは、膣および外陰部の疣贅を引き起こします。他の菌株は、手や足に時々発生する疣贅を引き起こします。
新しいワクチンはHPVに対する保護を提供します
現在、定期的なパパニコロウ検査と安全なセックスに加えて、女性がヒトパピローマウイルス(HPV)/子宮頸がんから身を守るために使用できるものがあります:HPVワクチン。 FDAは最近、子宮頸がんの70%を引き起こすHPV株16および18の予防にワクチンが安全で100%有効であることを臨床試験が示した後、13〜26歳の女性向けのワクチン(Gardasilと呼ばれる)を承認しました。ガーダシルは、6か月間に3回の注射で投与され、性器いぼの約90%を引き起こすHPV株6および11の予防にも99%効果的です。ガーダシルはHPV菌株の大部分を予防しますが、それらすべてを予防するわけではないため、FDAはパパニコロウ試験を補完するものとして推奨しています。さらに、女性がすでにこれらのHPVタイプのいずれかに感染している場合、ワクチンは機能しません。感染前に投与する必要があります。
最終医療レビュー:6/06
最終更新日:1/07
Copyright 2007 National Women's Health Resource Center Inc.(NWHRC)